
介護支援分野の傾向と対策の音声収録
こちらのテキストはプロの声優が収録した音声を視聴いただけます。
1.介護保険の基本視点
1)介護保険は社会保険の1つ
(1)社会保険の種類は、介護保険の他に、医療保険、雇用保険、年金保険、労災保険の4つがあるが、介護保険は5番目にできた保険である。
(2)社会保険の主たる財源は、社会保険料であるが、一部公費(租税)で賄われるものもある。
(3)社会扶助(生活保護等)の財源は、公費(租税)、社会扶助方式は、租税方式、公費負担方式とも言われる。
2)介護保険は、市町村区域内の住民を被保険者とする地域保険
(1)保険給付の費用は、単年度保険料収入で賄い、保険給付は加入期間と無関係なので、短期保険である。
(2)法律上一定の要件に該当すると必ず加入しなければならない、強制加入の社会保険である。
2.高齢化の進展と高齢者を取り巻く状況
1)高齢社会の現況
65歳以上の高齢者は、2010年には、2925万人となり、総人口の23.0%を占めている。国立社会保障・人口問題研究所が2012年に公表した「日本の将来推計人口」によれば、2020年には、3612万人(29.1%)2030年には、3685万人になると予測され、75歳以上の後期高齢者の増加が著しいのが特徴である。
団魂の世代が75歳以上(後期高齢者)になる2025(平成37)年には3658万人になり、高齢化率は2030(平成32)年には30%を超えると推計される。(「国立社会保障・人口問題研究所」発表)
2)要介護認定率の状況
85歳~89歳では約半数が認定を受けているが、1号被保険者全体で認定を受けているのは約18%程度である。
3)認知症高齢者の増加
2025(平成37)年の認知症高齢者数は約700万人(高齢者の20%)になると推計を示す。
3.被保険者
1)被保険者とは?
(1)第1号被保険者:市町村区域内に住所を有する65歳以上の者
(2)第2号被保険者:市町村区域内に住所を有する40歳以上65歳未満の医療保険加入者
※市町村区域内に住所を有するとは?
(1)住民基本台帳上の住所を有すること
(2)外国人について、日本に長期に渡り居住する在日外国人、3カ月を超えて日本に在留する外国人等は、住民基本台帳による住民票が作成される
2)被保険者資格取得の時期
(1)医療保険加入者が40歳に達した時(誕生日の前日)
(2)住所移転の場合は、第1号被保険者、第2号被保険者とも、その市町村の区域に住所を有するようになった時、または住民が適用除外施設を退所した時、生活保護受給者が医療保険の加入者になった時、或いは生活保護受給者が65歳に達した時(誕生日の前日)
3)被保険者資格喪失の時期
(1)被保険者が市町村の区域内に住所を有しなくなった時(その日の翌日)
(2)適用除外施設に入所した場合、入所した日の翌日。
(3)第2号被保険者が医療保険加入者でなくなった場合はその日
(4)被保険者が死亡したとき
※第1号被保険者の資格を取得または喪失した時は、原則として、第1号被保険者本人に届出義務があるが、世帯主が届出を行うこともできる。
4)適用除外
(1)ハンセン病問題の解決の促進に関する法律上の国立ハンセン病療養所等(同法上の療養を行う部分に限る)入所者
(2)生活保護法上の救護施設の入所者
(3)労働者災害補償保険法上の被災労働者の受ける介護の援護を図るために必要な事業に係る施設の入所者
(4)障害者自立支援法上の施設入所者(身体障害・知的障害・精神障害)
(5)指定障害者支援施設
(6)指定障害福祉サービス事業者である病院
(7)児童福祉法上の医療型障害児入所施設の入所者
(8)児童福祉法にいう、医療型児童発達支援を行う医療機関の入院者
(9)独立行政法人国立重度知的障害者総合施設「のぞみの園」が設置する施設
5)住所地特例
住所地特例とは、本来介護保険は、住所地主義だが、介護保険施設等が所在している市町村に、施設入所者として、被保険者が集中し、その市町村における保険料負担が急増することを、防止するために作られた特例である。
2カ所以上の住所地特例対象施設に準じ入所し、順次住所を当該施設に移動した場合は、最初の施設に入所する前の住所地であった市町村が保険者となる。
住所地特例対象施設
(1)介護保険施設
(介護老人福祉施設、介護老人保健施設、介護療養型医療施設)
(2)特定施設(有料老人ホーム、ケアハウス、養護老人ホーム)
(3)養護老人ホーム(措置によるもの)
(4)賃貸方式のサービス付き高齢者住宅(サ高住)
※2014年の改正により、住所地特例が適用される被保険者は現に居住している住所地市町村の指定を受けた地域密着型サービスや地域支援事業によるサービスを利用できる。(認知症対応型共同生活介護・地域密着型特定施設入居者生活介護を除く)
4.保険料・保険財政
1)介護保険の財政
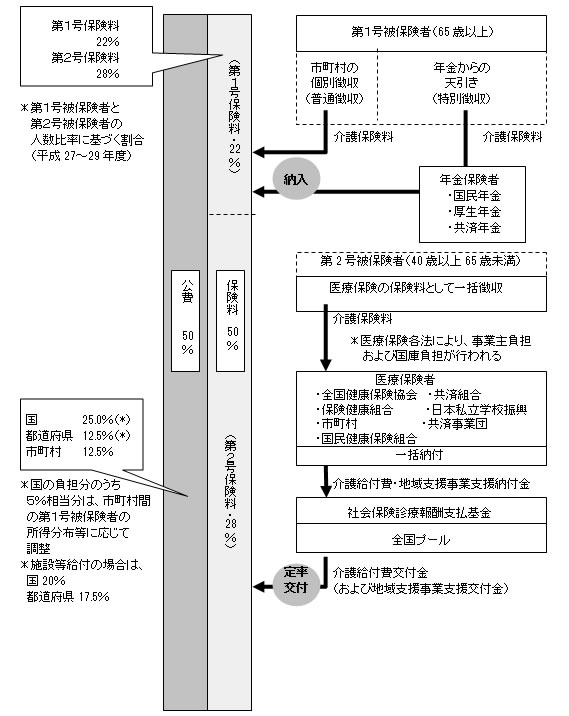
(1)介護保険の(利用者負担を除いた)給付費は50%が公費、50%が保険料で賄われている。
(2)第1号保険料の負担割合22%、第2号保険料の負担割合28%(平成27~29年度)
(3)公費の内訳
・施設給付の場合
(介護保険施設、特定施設入所者生活介護、介護予防特定施設入所者生活介護)
国:20%(全ての市町村に一律交付15%、調整交付金5%)
都道府県:17.5%、市町村:12.5%、
・それ以外の給付
国25%(全ての市町村に一律交付20%、調整交付金5%)
都道府県:12.5%、市町村:12.5%
![[参考] 被保険者種別の保険料徴収方法等](https://sikaku-gokaku.com/wp/wp-content/uploads/2018/12/02-2.jpg)
2)保険料滞納者に対する措置
保険給付を現物給付でなく、償還払いにする措置
→保険給付の支払を一時差し止める措置
→滞納保険料と保険給付との相殺の措置
3)保険料の減免
災害等、想定しえない特別な事情により、一時的に保険料が支払えない場合、条例により、保険料を減免や徴収の一時猶予措置が可能。
4)保険料の徴収方法
(1)特別徴収:年額18万円以上の老齢・退職年金、遺族年金、障害年金を受給する人は年金支払いから、天引きされる。
(2)普通徴収:無年金者、低年金者等は直接、納入通知書により、徴収する。
(3)第1号被保険者の配偶者や世帯主は、連帯納付義務がある。
(4)2005年から、収納事務を私人にも委託可能となり、コンビニでも、支払可能。
5)保険料の算定
(1)市町村は条例で3年に1度、保険料率を設定する。
(2)個々の被保険者の保険料率は、所得水準に応じて、原則9段階になっている。
(3)低所得者の第1号保険料の軽減を図るため、市町村は一般会計から介護保険特別会計への繰り入れを行う。
6)第2号被保険者の保険料
(1)第2号被保険者の保険料は、加入している医療保険の保険者が決める。
(2)各医療保険者が医療保険料の一部として徴収し、介護給付費・地域支援事業支援納付金として、社会保険診療報酬支払基金(以下、支払基金)に納付する。
↓
支払基金は、市町村に対して、介護給付費交付金と、地域支援事業支援交付金を交付する。
7)財政安定化基金
(1)市町村の介護保険財政の安定化を図るため、都道府県に財政安定化基金を設置している。
(2)財政安定化基金の財源は、国、都道府県、市町村が3分の1ずつ負担する。(市町村の負担分は、第1号保険料で賄う。
5.地域支援事業
1)地域支援事業とは
実施主体は市町村で保険給付とは別枠で実施する。2015(平成27)年施行の介護保険法改正で再編され、内容が大きく見直された。
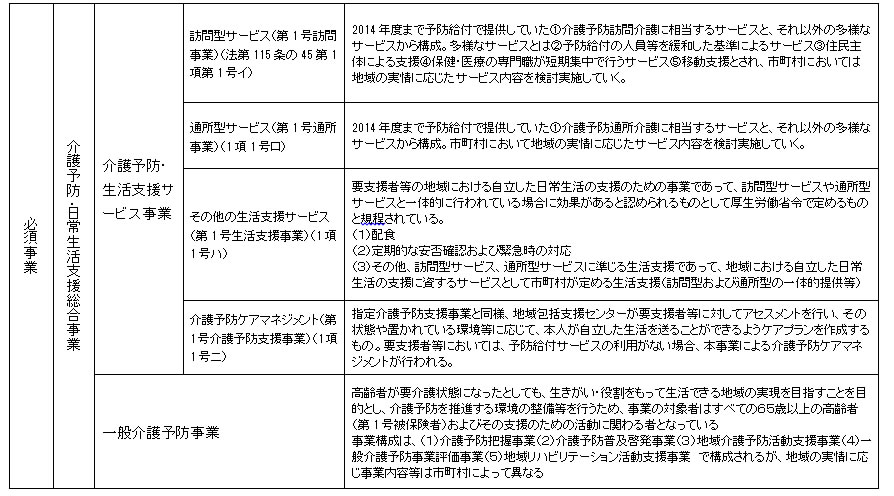
(1)新しい「介護予防・日常生活支援総合事業」…平成29年4月からは全ての市町村で実施。予防給付の介護予防通所介護、介護予防訪問介護が介護予防・生活支援サービス事業に移行
※対象者は要支援認定を受けたものと基本チェックリスト該当者(一般介護予防事業は第1号被保険者全てを対象)
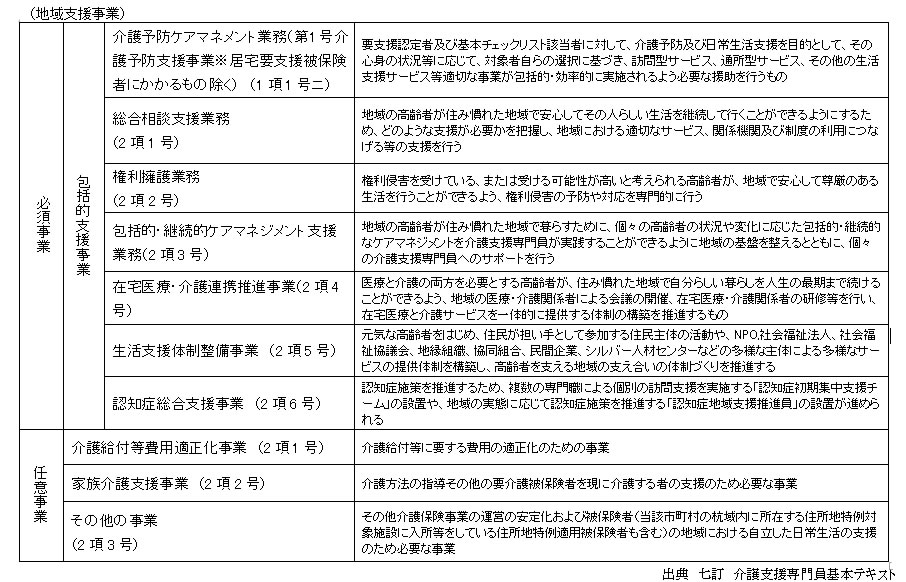
(2)包括的支援事業に追加された3つの事業
在宅医療・介護連携推進事業、生活支援体制整備事業、認知症総合支援事業
※この3つは地域包括支援センター以外の実施主体にも委託が可能
※対象者は全ての被保険者と関係者
2)地域支援事業の財源構成
地域支援事業の額は、「包括的支援事業及び任意事業の上限」と「介護予防・日常生活支援総合事業の上限」に分かれ、各々保険者ごとの高齢者人口に連動した計算式にて算出されます。
(1)介護予防・日常生活支援総合事業の費用負担割合
在宅サービスの介護給付費と同じ負担割合
|
国 |
都道府県 12.5% |
市町村 12.5% |
第1号保険料 22% |
第2号保険料 |
(2)介護予防・日常生活支援総合事業以外の地域支援事業の費用負担割合
第2号被保険者の保険料による負担はありません。
このため、国が25%プラス第二号被保険者負担割合(28%)の2分の1(計39%)を、また、都道府県と市町村がそれぞれ12.5%プラス第2号被保険者負担割合の4分の1(計19.5%)を負担することとされています。
| 国 39% |
都道府県 19.5% |
市町村 19.5% |
第1号保険料 22% |
3)地域支援事業の内容
以下の表のようになる。
地域支援事業
6.要介護認定・要支援認定
1)認定に関する事項
(1)要介護認定を受けようとする被保険者は、申請書に被保険者証を添えて、市町村に申請を行う。
(2)認定申請にあたって、指定居宅介護支援事業者、地域密着型介護老人福祉施設、介護保険施設(厚生労働省令で定めるもの)、地域包括支援センターは、申請手続きを代行できる。この他、家族、民生委員、社会保険労務士による申請代行も認められている。
(3)要介護認定の効力は、申請日まで遡って生じる。
(4)更新の場合は、有効期間満了の60日前に市町村に対し、要介護更新認定の申請を行うことができる。
(5)災害その他、やむを得ない理由により、有効期間満了前に更新認定の申請ができなかった場合、その理由が止んだ日から1ヶ月以内に限り、更新認定が申請できる。
2)認定調査
(1)新規認定に係る調査は、原則市町村が行う。
(2)更新認定に係る調査は、市町村、または指定居宅介護支援事業者、地域密着型介護老人福祉施設、介護保険施設、地域包括支援センター、介護支援専門員のうち厚生労働省令で定めるものに委託することができる。
(3)例外:指定市町村事務受託法人(市町村は、新規認定・更新認定に係る調査を委託することができる。)
(4)認定調査票の項目 :基本調査と特記事項の部分に分かれる。基本調査の項目は以下の通りである。
①身体機能・起居動作に関連する項目
②生活機能に関連する項目
③認知機能に関連する項目
④精神・行動障害に関連する項目
⑤社会生活での適応に関連する項目
⑥特別な医療に関連する項目
⑦日常生活自立度に関連する項目
(5)一次判定は、認定調査票のうち、基本調査のデータからコンピューターで算定される要介護認定等基準時間をベースとして判定される。その際、基本調査、認定調査票の特記事項、主治医意見書間に内容の不整合がないか、確認を行う。
(6)この要介護認定等基準時間は、①直接生活介助(食事・排泄・移動・清潔保持)、②間接生活介助、③認知症の行動・心理症状関連行為、④機能訓練関連行為、⑤医療関連行為について要する、1日あたりの時間を推計する。
3)主治医意見書
(1)市町村は、申請した被保険者の主治医から、被保険者の身体上・精神上の障害の原因である疾病・負傷の状況について、医学的な意見を求める。
(2)主治医意見書の項目は、基本情報と、①傷病に関する意見、②特別な医療、③心身の状態に関する意見、④生活機能とサービスに関する意見、⑤その他特記事項、となっている。
(3)被保険者に主治医がいない場合は、市町村の指定する医師または市町村職員である医師の診断を受けなければならない。
4)介護認定審査会
(1)介護認定審査会は、市町村に設置された独立の機関である。一次判定後、基本調査・特記事項・主治医意見書を基に、介護認定審査会による、二次判定が行われる。
(2)介護認定審査会が審査・判定する内容は、①要介護状態等に該当するか否か、②該当する要介護状態区分(要介護度)、③第2号被保険者の場合、特定疾病によるものか否か、である。また、必要な療養に関する事項や、サービスの適切・有効利用の留意事項について意見を述べる事ができる。
審査・判定の結果は、市町村に通知される。
(3) 介護認定審査会の委員の定数は、5人を標準として、市町村が条例で定める数である。委員の互選によって、長を一人おく。また開催には過半数の出席を要し、出席委員の過半数によって議事を決する。介護認定審査会の委員は、市町村長が任命し、任期は2年であり、委員には守秘義務が課せられている。
5)認定の決定及び有効期間
市町村は要介護認定を行ったときは、その旨を被保険者に通知するともに、被保険者証に該当する要介護状態区分、及び介護認定審査会の意見を記載し、被保険者に返還する。
| 申請区分等 | 原則の認定有効期間 | 認定可能な認定有効期間の範囲 | |
| 新規申請 | 6か月 | 3~12か月 | |
| 区分変更申請 | 6か月 | 3~12か月 | |
| 更新申請 | 前回要支援→今回要支援 | 12か月 | 3~24か月 |
| 前回要介護→今回要介護 | 12か月 | 3~24か月 | |
| 前回要支援→今回要介護 | 12か月 | 3~24か月 | |
| 前回要介護→今回要支援 | 12か月 | 3~24か月 | |
※市町村が全域で介護予防・日常生活支援総合事業を実施している場合のみ、上限24か月を設定できる
6)特定疾病
①がん(医師が一般に認めている医学的知見に基づき、回復の見込みがない状態に至ったと判断したものに限る
②関節リウマチ
③筋萎縮性側索硬化症
④後縦靭帯骨化症
⑤骨折を伴う骨粗鬆症
⑥初老期における認知症
⑦進行性核上性麻痺・大脳皮質基底核変性症及びパーキンソン病
⑧脊髄小脳変性症
⑨脊柱管狭窄症
⑩早老症
⑪多系統萎縮症
⑫糖尿病性神経障害、糖尿病性腎症及び糖尿病性網膜症
⑬脳血管疾患
⑭閉塞性動脈硬化症
⑮慢性閉塞性肺疾患
⑯両側の膝関節又は股関節に著しい変形を伴う、変形性関節症
7.保険給付
1)利用者負担
原則として1割負担、一定以上の所得(本人の合計所得160万円以上、年金収入では単身者で280万円以上の収入)のある第1号被保険者の負担は2割
※介護保険負担割合証の発行(2015年8月より)
(1)居宅サービスの場合:居宅介護支援、介護予防支援は自己負担なし
(2)施設サービスの場合:おむつ代を含む。居住費と食費は自己負担
※ショートスティは、居宅サービスであるが、居住費と食費の自己負担がある。
2)介護給付
介護保険法の保険給付の種類には、介護給付と予防給付と市町村特別給付の3種類
(1)介護給付は、居宅介護サービス費、特例居宅介護サービス費、地域密着型介護サービス費、特例地域密着型介護サービス費、居宅介護福祉用具購入費、居宅介護住宅改修費、居宅介護サービス計画費、特例居宅介護サービス計画費、施設介護サービス費、特例施設介護サービス費、高額介護サービス費、高額医療合算介護サービス費、特定入所者介護サービス費、特例特定入所者介護サービス費の14種類。
◩出題されやすいもの◩
・高額介護サービス費
居宅サービス、地域密着型サービス、施設サービスについて、1割負担の合計額が負担限度額を超えるとき、超える額を償還払い。
(現行並み所得者は自己負担限度額を引き上げ 2015年8月より)
・高額医療合算介護サービス費
医療保険と介護保険の自己負担額の合計額(世帯単位で計算)が負担限度額を超えるとき超える額を償還払いで支給。
・特定入所者介護サービス費(低所得者対策)
低所得の要介護被保険者が、介護保険施設のサービス、地域密着型介護老人福祉施設入所者生活介護、短期入所生活介護、短期入所療養介護を受けたとき、食費と居住費について、負担限度額を超える額を、現物給付。(預貯金等の資産を支給要件に含む2015年8月より)
・居宅介護福祉用具購入費、居宅介護住宅改修費は償還払い
※特例○○介護サービス費は全て償還払いである。
(2)予防給付は、介護予防サービス費、特例介護予防サービス費、地域密着型介護予防サービス費、特例地域密着型介護予防サービス費、介護予防福祉用具購入費、介護予防住宅改修費、介護予防サービス計画費、特例介護予防サービス計画費、高額介護予防サービス費、高額医療合算介護予防サービス費、特定入所者介護予防サービス費、特例特定入所者介護予防サービス費の12種類。
(3)市町村特別給付は、市町村が条例により独自に決める。配食サービスや移送サービス、寝具乾燥サービスなどがある。(いわゆる、横だしサービスと言われるもの。)(財源は、第1号被保険者の保険料で賄うことが原則。)
※今後は地域支援事業の介護予防・日常生活支援総合事業との調整が必要。
3)介護サービスの種類

4)介護保険と他法との給付調整
介護保険と他法との関係は、労働者災害補償保険法、国家公務員・地方公務員災害補償法、戦傷病者特別援護法など、国家賠償的意味合いの強い給付は、介護保険に優先する。その他、公費負担医療や生活保護などの、国家賠償的な給付以外は、介護保険の給付が優先される。
8.地域密着型サービス
市町村の権限でサービス事業者の指定および指導・監督を行い、原則として、その市町村の被保険者のみが利用できるサービスである。
1)地域密着型サービス費は、9種類
(1)定期巡回・随時対応型訪問介護看護
(2)夜間対応型訪問介護
(3)認知症対応型通所介護
(4)小規模多機能型居宅介護
(5)認知症対応型共同生活介護
(6)地域密着型特定施設入居者生活介護(入居定員29人以下)
(7)地域密着型介護老人福祉施設入所者生活介護
(入所定員29人以下)
(8)看護小規模多機能型居宅
(9)地域密着型通所介護
2)地域密着型介護予防サービス費は、3種類
(1)介護予防認知症対応型通所介護
(2)介護予防小規模多機能型居宅介護
(3)介護予防認知症対応型共同生活介護
9.介護報酬と支給限度基準額
1)介護報酬
算定基準は全国一律で、1単位の単価は10円を基本とするが、人件費等の地域差は地域区分別単価で是正(地域区分は8区分)
償還払い方式と法定代理受領方式(現物給付化)
・居宅介護福祉用具購入費、居宅介護住宅改修費、特例○○介護サービス費は償還払いで他のサービスは法定代理受領方式である。
法定代理受領方式とは・・・
利用者の利便性を図るため市町村(保険者)が、サービスを受けた被保険者に代わって、サービス提供事業者にサービス利用に要した費用を支払う事により、被保険者に保険給付(費用の償還)を行ったものとみなす方式
2)支給限度基準額
(1)市町村は条例によって支給限度基準額の上乗せをすることができる。(財源は基本的に第1号被保険者の保険料でまかなう。)
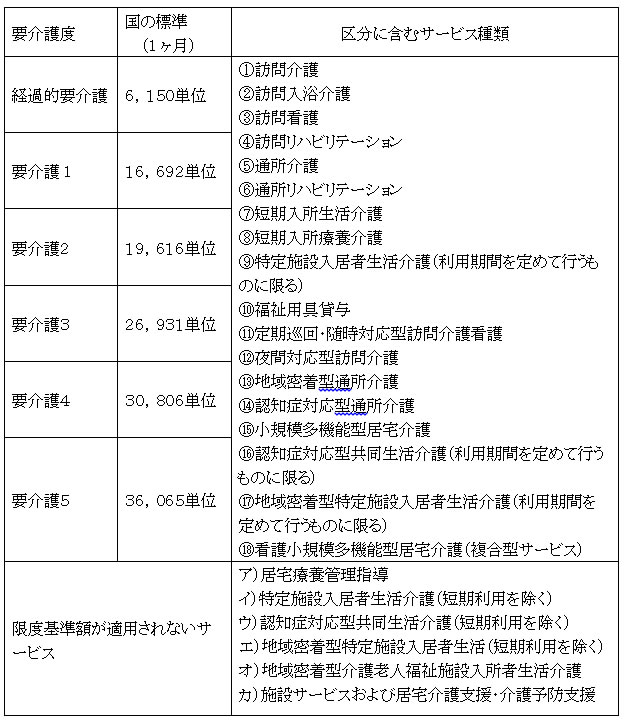
(2)区分支給限度基準額
介護給付の居宅サービスおよび地域密着型サービスの一部については、要介護度ごとに保険給付についての区分支給限度基準額が設けられ、その範囲内で、当該区分に属する複数のサービスを適切に組み合わせて利用できる。

居宅介護サービス費等区分支給限度基準額など
その他の支給限度基準額
| 特定福祉用具購入費 | 1年間10万円(毎年4月1日~3月31日) |
| 住宅改修費 | 1軒の住宅につき20万円まで |
2)種類支給限度基準額
市町村は厚生労働大臣が定める区分支給限度基準額の範囲内であれば個別の種類のサービス支給限度基準額を条例で設定できる。
10.指定居宅介護サービス事業者
1)都道府県知事が指定を行うサービス
(1)居宅介護支援(2018年より市町村の管轄下へ)
(2)居宅サービス
(3)介護予防サービス
(4)介護老人福祉施設
(5)介護老人保健施設(許可)
(6)介護療養型医療施設
2)市町村長が指定を行うサービス
(1)介護予防支援
(2)地域密着型サービス
(3)地域密着型介護予防サービス
3)指定の条件
(1)申請者が法人である場合。(病院・診療所等の医療機関等はみなし指定という例外あり)
(2)申請に係る事業所の従業者の知識・技能・人員が基準を満たしている場合
(3)設備・運営基準に従って適正に事業運営を行っている場合
(4)申請者が禁錮以上の刑に処せられていない
(5)申請者が指定取り消し処分を受けて5年以内ではない、などがある。
4)指定を受けたサービス事業者は、6年ごとに指定の更新を受けなければならない。
5)指定地域密着型サービス事業者・指定地域密着型介護予防サービス事業者とその他のサービス事業者
1)指定及び更新
地域密着型サービス事業者は、サービスの種類ごと、事業所ごとに市町村長の指定を受け、6年ごとの更新制
指定をするときは、市町村長はあらかじめその旨を都道府県知事に届け出なければならない
2)指定しないことが出来る場合
(1)指定取り消し、又は事業の廃止・指定の辞退から5年が経過していない者
(2)市町村計画において定めるサービス供給量目標をすでに上回っている、または指定により上回る恐れがある場合
認知症対応型共同生活介護、
地域密着型特定施設入居者生活介護、
地域密着型介護老人福祉施設入所者生活介護
3)公募指定
定期巡回・随時対応型訪問介護看護等の見込量の確保及び質の向上のために特に必要があると認めるときは公募により指定を行うことが出来る。
公募指定の有効期間は指定の日から6年を超えない範囲内で市町村長が定める期間とする。
4)基準該当サービス事業者
指定条件を完全には満たしていなくても、保険が当該事業者のサービスが一定の水準を満たしていると認めた場合には、「特例居宅介護サービス費等」が償還払いで支給される。
11.居宅介護支援事業者・居宅介護支援
1)居宅介護支援の基本方針は、「在宅介護の重視」の介護保険の理念の下、要介護状態になっても、可能な限り居宅において、有する能力に応じて自立した日常生活を営むことができるよう配慮することである。
このほか、高齢者自身によるサービスの選択、保健、医療、福祉サービスの総合的、効率的な提供、利用者本位、公正中立を踏まえた事業運営を行う。
2)都道府県知事による事業者の指定は、法人である事必須、事業所毎の指定である
(指定の取消、効力停止の事由の中に「更新認定にかかる調査の委託を受けた場合に、調査結果について、虚偽の報告をしたとき」が含まれる。)
3)人員基準:事業所毎に1名以上の介護支援専門員(常勤)の配置、員数の標準は、利用者35人に1名、35人またはその端数を増すことに、1名増員する。
4)指定居宅介護支援事業者は、事業所毎に、常勤の管理者を置かなければならない。管理者は介護支援専門員であること。
5)居宅サービス計画の作成は、介護支援専門員が担当する。
6)作成した居宅サービス計画を利用者および担当者に交付する。
7)居宅介護支援事業者は、利用者またはその家族に対して、居宅介護支援の提供を開始する前に、あらかじめ事業の運営規程の概要など重要事項を記した文書を交付し、内容を説明し同意を得る必要がある
8)居宅介護支援サービス利用に関する基準
(1)内容・手続きの説明と同意
(2)提供拒否の禁止
(3)サービス提供困難時の対応
(4)利用者の受給資格等の確認
(5)要介護認定等の申請の援助
(6)身分を証する書類の携行
9)居宅サービス計画の作成
(1)計画作成の手順
①課題分析(アセスメント)→②居宅サービス計画の原案作成→
③サービス担当者会議→④居宅サービス計画の原案修正→
⑤原案の完成→⑥原案の内容を利用者と家族に説明し、文書で同意を得る→⑦居宅サービス計画の確定→⑧利用者と家族に説明し同意を得て交付する。
(2)アセスメント
①アセスメント(課題分析)とは、要介護者の実情を整理して、要介護者が社会生活を営む上で、必要な生活課題(ニーズ)を明確にする目的で行う。
②アセスメントは、利用者の居宅を訪問し、行わなければならない。
(3)サービス担当者会議
居宅介護支援において、①新規に居宅サービス計画を作成したとき、②要介護区分が変更されたとき、③要介護更新認定を受けたときは、利用者、家族、サービス担当者、主治医、インフォーマルサービスの担当者等を集めて、サービス担当者会議を必ず開催し、情報を共有し、専門的見地から意見を求める。また、サービス担当者会議の要点を記録する。
(4)モニタリング
少なくとも月1回、利用者の居宅を訪問し、面接して行う。また、少なくとも1ヶ月に1回、モニタリングの結果を記録する。
モニタリングの目的は、
①居宅サービス計画が適切に実施されているか
②居宅サービス計画の援助目標が達成されているか
③個々のサービス、サポートの内容が適切か
④居宅サービス計画の変更が必要な新たなニーズが生じていないか
以上を確認することである。
(5)記録の保管
厚生労働省令ではサービス提供終結後、2年間の保存を義務付け
2014年より都道府県の条例にて保管期間を定める
12.指定介護予防支援事業者・介護予防支援
1)介護予防支援事業者は、市町村が地域包括支援センターの設置者の申請により指定する。
2)指定介護予防支援事業所には、人員基準として、保健師などの担当職員(保健師、介護支援専門員、社会福祉士等)や常勤の管理者を配置する。
3)担当職員は、介護予防サービス計画を作成する。介護予防サービス計画を作成する際は、利用者の自立した日常生活の支援を効果的に行えるように、利用者の心身・家族の状況等に応じて、継続的・計画的に介護予防サービス等の利用が行われるようにする。
4)介護予防ケアマネジメント
(1)介護予防ケアマネジメントの考え方
従前の、できないことをサービスで補うという補完的な考え方では、利用者の主体
的な取り組みや、自立に向けての具体的目標が明確でなかった。利用者と計画作成者がともに目標に取り組む目標指向型プランの作成を行う。
※目標指向型プランとは、生活機能の低下や課題に対し、利用者がどうなりたいかを目標として掲げ、目標達成のために、本人の意欲を高め、環境整備、問題となる障害の解決、利用者の健全な機能をより強化する具体的取り組みが示されているもの
(2)介護予防ケアマネジメントの流れ
介護予防ケアマネジメントは、予防給付、二次予防事業とも基本的に同じ流れである。
①アセスメント→ ②介護予防ケアプランの作成→ ③サービス担当者会議→
④本人の同意・ケアプランの確定→ ⑤サービス・事業の実施→
⑥モニタリング、サービス・事業の効果の評価
※二次予防事業では、介護予防ケアプランは必要な場合のみ作成し、サービス担当者会議は開催しなくてよい。
(3)アセスメント
介護予防支援におけるアセスメントは、介護予防の効果を最大限に発揮し自立した日常生活を営めるように以下のことを行う
(1)運動及び移動
(2)家庭生活を含む日常生活
(3)社会参加並びに対人関係、及びコミュニケーション
(4)健康管理の把握、
これらの領域毎に状況を把握し、問題の明確化、課題の把握。
(5)アセスメントは利用者の居宅を訪問し、行わなければならない
(4)サービス担当者会議
介護予防支援において、以下のような場合にはサービス担当者会議を開催し、情報を共有し、専門的見地から意見を求める。
(1)新規に介護予防サービス計画を作成した時
(2)利用者が要支援更新認定を受けた時
(3)利用者が要支援区分の変更を受けた時
※サービス担当者会議に参加できない、止むを得ない理由がある場合は、サービス担当者に対する照会等により意見を求める。サービス担当者会議の要点、サービス担当者への照会は記録する。
(5)モニタリング
少なくとも、サービス期間終了月、サービスの提供を開始する月の翌月から起算して3月に一回は、居宅で利用者に面接しなければならない。
居宅を訪問しない月のモニタリングについては、電話で様子を聞いたり、利用者が通っている、デイサービスや通所リハビリ等に出かけて行って、利用者の様子を見たり等で、状況を把握し、モニタリングを行う。
月に1回、モニタリングの結果を記録する。
(6)記録の保管
厚生労働省令ではサービス提供終結後、2年間の保存を義務付け、
2014年より都道府県の条例にて保管期間を定める。
13.ケアマネジメント
1)以下の3つの高齢者ケアの理念に則り、ケアマネジメントを行う。
(1)自己決定の尊重
(2)自立支援
(3)生活の継続性の支援
2)ケアマネジメントを行う上で、介護支援専門員に求められる主な役割は、以下の6項目である。
(1)利用者本位の徹底
(2)チームアプローチの徹底
(3)居宅サービス計画等に基づくサービス実施状況のモニタリングと計画の修正
(4)サービス実施体制における、マネジメントの情報の提供と秘密保持
(5)信頼関係の構築
(6)社会資源の開発
14.介護支援専門員
1)介護支援専門員の業務は、各サービスが高齢者介護のために最も効果的に提供されるようにマネジメントを行い、保健、医療、福祉サービスの専門職からなるチームケアにおいて、チームのコーディネータ役を務めることが主な役割である。
2)介護支援専門員の資格要件
(1)省令で定める業務従事期間要件を満たす者
(2)都道府県知事またはその指定した者が行う介護支援専門員実務研修受講試験に合格した者
(3)都道府県知事またはその指定した者が行う介護支援専門員実務研修を修了した者
(4)当該都道府県知事が作成する介護支援専門員資格登録簿に登録された者。
実務研修を修了後は、都道府県知事の登録を受け、介護支援専門員証の交付を受ける必要がある。この介護支援専門員証の有効期間は5年である。この有効期間経過後は、都道府県知事が行う介護支援専門員更新研修を修了することで更新できる。
(5)登録消除(登録の取り消し)について:本人の申請や本人の死亡、被後見人・被保佐人に該当した届出をした、不正による実務研修受講試験の合格の取り消し、業務禁止処分に違反した場合などは、登録が消除される。
3)介護支援専門員の基本倫理
(1)要介護者等の人権の尊重
(2)利用者の主体性の尊重、自己決定を可能にする情報の提供と助言を行う
(3)公平性
(4)中立性
(5)社会的責任
(6)個人情報の保護
4)介護支援専門員の基本視点
(1)目的としての自立支援と生活維持力を高めるための自立支援を行う。
(2)ノーマライゼーションとクオリティ・オブ・ライフに配慮して支援を行う。
(3)生涯発達の視点をもち、高齢者を敬う姿勢を保つ。
5)介護支援専門員の義務
(1)公正、誠実な業務遂行義務
利用者の人格を尊重し、特定のサービス事業者に偏らないよう、公正、誠実な業務を行う。
(2)基準遵守義務
厚生労働省令の定める基準に従って業務を行う。
(3)介護支援専門員証の不正使用の禁止
(4)名義貸しの禁止
(5)信用失墜行為の禁止
(6)秘密保持義務
6)施設における介護支援専門員の役割
施設の管理者は施設サービス計画作成業務を介護支援専門員に担当させると定めている。
施設サービス計画は、インテーク(相談、受付の受理)を行い、その後課題分析を行い、それに基づき、施設サービス計画原案を作成し、サービス担当者会議を開いて、施設サービス計画が決定される。 施設サービス提供後は、状態や要介護、QOL、自立度の変化などを評価するモニタリングを行う。
モニタリングの回数は、特に規定は無く、個々の利用者の状態によって判断して決める。
モニタリングに基づいて、必要な場合は再課題分析を行い、施設サービス計画を見直す。
基本計画である施設サービス計画と個別援助計画は密接に連携がとれ、整合性があるものとして、作成される。
施設の介護支援専門員は、入所者の退所の可能性を引き出すような働きかけや、退所に際しては、介護支援専門員への情報提供を行うなど、在宅復帰がスムースにできるように支援する。
15.地域支援事業・地域包括支援センター
1)地域支援事業
5.地域支援事業、
1)地域支援事業の図を参照
2)地域包括支援センター
(1)地域包括支援センターは、地域における総合的な相談窓口の役割、介護予防ケアマネジメント事業の実施、包括的・継続的マネジメントの支援を行う基本的機関として創設された。
地域包括支援センターは、包括的支援事業その他厚生労働省令で定める事業(二次予防事業に関する介護予防事業や、市町村が行う任意事業) を実施し、地域住民の心身の健康保持、生活安定のための支援を行うことで、保健医療の向上と福祉の増進を包括的に支援することを、目的とした施設である。
(2)地域包括支援センターの職員は、保健師等、社会福祉士等、主任介護支援専門員を配置する必要がある。
(3)地域包括支援センターの業務は、必須事業として、介護予防事業と包括的支援事業がある。
包括的支援事業は、以下の4つの事業を地域において、一体的に実施する。(①介護予防マネジメント業務、②総合相談支援業務、③権利擁護業務、④包括的・継続的マネジメント支援業務)
その他に任意事業がある。(5.地域支援事業、1)地域支援事業の図を参照)
(4)地域包括支援センター運営協議会の設置
運営における中立性・公正性を確保する等の観点から、市町村ごとに「地域包括支援センター運営協議会」が設置される
16.保険者(市町村)の役割
1)保険運営の責任主体として、被保険者の把握・管理、
保険給付、被保険者からの保険料の徴収、保険財政の均衡を図りながらの事業運営である。
※保険事業運営の広域化
広域連合や一部事務組合などが保険者となり、小規模な保険者の財政・運営の安定化、事務処理の効率化を図ることが出来る。
2)特別会計(介護保険特別会計)を設け、一般会計と経理を区別する。
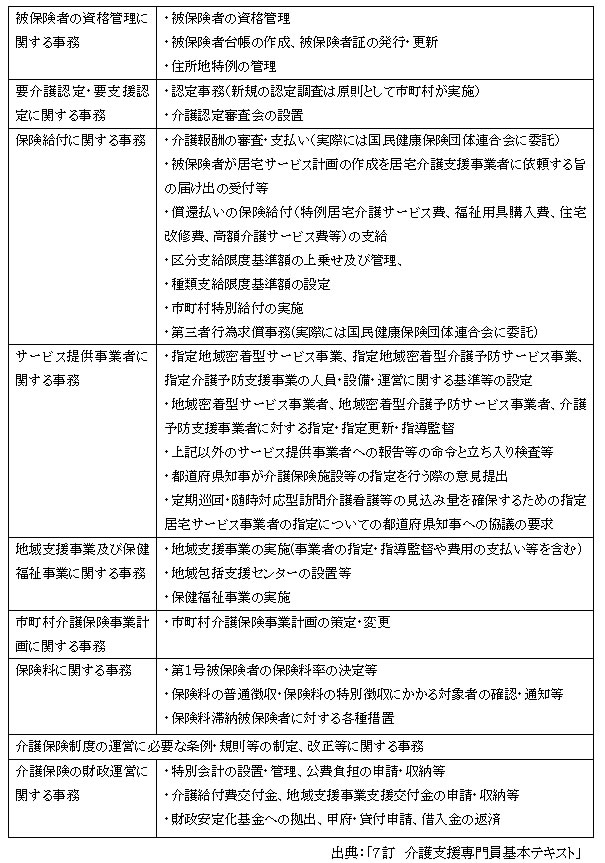
3)保険者の主な事務
17.国・都道府県の責務
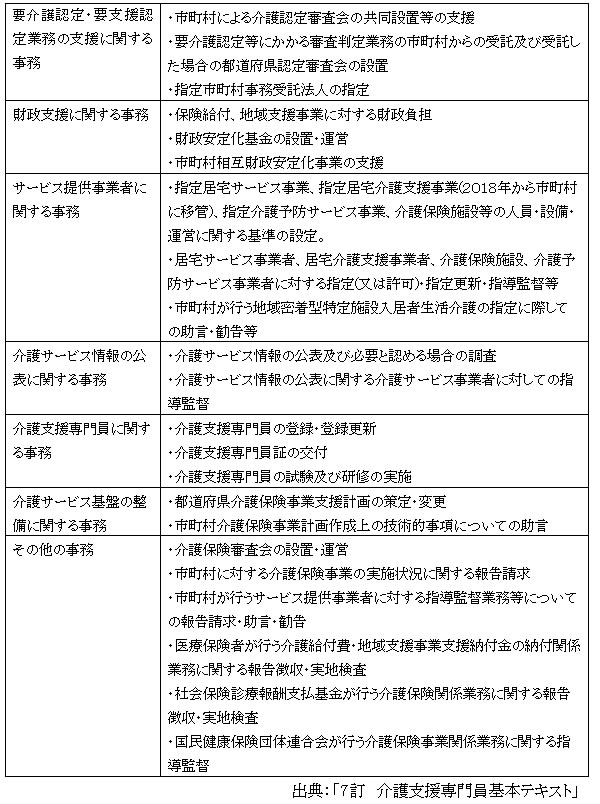
1)都道府県の責務
※大都市等の特例の規定(2011年6月公布)により、都道府県が行ってきた事務(サービス事業者の指定、報告命令、立ち入り検査等の事務、有料老人ホーム設置の届け出受理など)を指定都市・中核市へ移譲。
◆介護サービス情報の公表制度について
(1)介護サービスを行う事業者・施設は、介護サービスの提供を開始するとき、その他厚生労働省令で定めるときは、介護サービス情報を都道府県知事に報告しなければならない。(2011年法改正により、1年に1回、事業者が調査を受ける事の義務づけは廃止)
(2)都道府県知事は、介護サービス事業者が、報告しなかった、虚偽の報告をした、知事の調査を受けなかった等の場合は、都道府県知事は、期間を定めて、報告、報告内容の是正、調査を受けることを命ずることができる。
なお、事業者がこれらの命令に従わないときは、指定の取消、効力の全部又は一部の停止ができる。
(3)都道府県知事は、要介護者等が介護サービスを利用する際に役立つように介護サービスの質、従業者に関する情報として定めるものを、任意報告情報として、サービス事業者から提供を受けた場合、公表を行うよう配慮する。
(4)都道府県知事は、報告の調査について「指定調査機関」に行わせることができる。指定調査機関の役職員は秘密保持義務が課せられる。
(5)都道府県知事は、介護サービス情報の情報公表事務の全部又は一部を、都道府県ごとに指定する指定情報公表センターに行わせることができる。(秘密保持義務等あり)
2)国の責務
(1)制度運営に必要な各種基準等の設定に関する事務(要介護認定・要支援認定基準、介護報酬の算定基準、区分支給限度基準額、第2号被保険者負担率 など)
(2)介護サービス基盤の整備に関する事務(市町村介護保険事業計画などのもととなる、「基本指針」の策定 など)
(3)介護保険事業の健全・円滑な運営のための指導・監督・助言等に関する事務(市町村に対する介護保険事業の実施状況に関する報告請求 など
3)条例委任
2011(平成23)年、地域の自主性を及び自立性を高めることを目的に、サービス・施設の人員・設備・運営に関する基準が都道府県や市町村のそれぞれの条例に委任することが定められる
条例は厚生労働省で定める基準に①従うべき基準、②標準とすべき基準、③参酌すべき基準に分類できる。
(1)都道府県の条例に委任
居宅サービス・施設サービス・居宅介護支援・介護予防サービス・基準該当居宅サービス・基準該当居宅支援・基準該当介護予防サービス
(2)市町村の条例に委任
地域密着型サービス・地域密着型介護予防サービス・介護予防支援・基準該当介護予防支援
(3)市町村が条例で定める主な項目
介護認定審査会の委員の定数、区分支給限度基準額の上乗せ、種類支給限度基準額の設定、福祉用具購入費支給限度基準額の上乗せ、住宅改修費支給限度基準額の上乗せ、市町村特別給付、指定地域密着型介護老人福祉施設の入所定員、地域包括支援センターの基準、第1号被保険者に対する保険料率の算定、普通徴収にかかる保険料の納期、保険料の減免または徴収猶予、その他保険料の賦課徴収等に関する事項、過料に関する事項
18.介護保険事業計画
1)基本方針(国)
厚生労働大臣は、「地域における医療及び介護の総合的な確保の促進に関する法律」に規定する「地域における医療及び介護を総合的に確保するための基本的な方針」に即して、「介護保険事業にかかる保険給付の円滑な実施を確保するための基本的な指針」を作成する。
(1)サービス提供体制の確保及び地域支援事業の実施に関する基本的事項
(2)市町村介護保険事業計画及び都道府県介護保険事業支援計画の作成に関する事項等
(3)基本指針の策定・変更に当たっては、あらかじめ、総務大臣その他関係行政機関の超に協議をし、策定・変更後はこれを公表しなければならない。
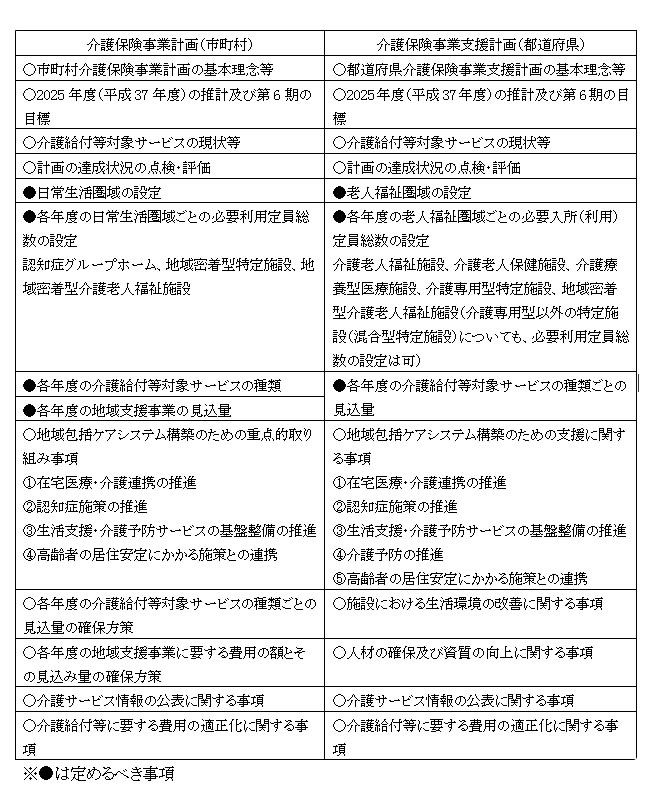
2)市町村介護保険事業計画
(1)市町村介護保険事業計画は、市町村老人福祉計画と一体のものとして作成され、市町村地域福祉計画等と調和のとれたものであり医療計画等と整合性の確保を図る必要がある。
(2)3年を1期として、市町村計画を策定する。
(3)市町村計画は、要介護者等の人数、要介護者等のサービス利用の意向等を勘案して作成し、策定の変更にあたっては、
①被保険者の意見を反映させるため、必要な措置をとる。
②都道府県の意見を聴かなればならない。
3)都道府県介護保険事業支援計画
(1)都道府県介護保険事業支援計画は、都道府県老人福祉計画と一体のものとして作成され、都道府県地域福祉支援計画、高齢者居住安定確保計画等と調和が保たれたものでなくてはならない。さらに、医療計画等との整合性の確保も図る必要がある。
(2)基本指針に即して、3年を1期とする都道府県計画を作成する。
(3)区域ごとの年度介護保険施設の種類ごとの必要入所定員総数、その他の介護サービス量の見込みや、介護給付等対象サービスおよび地域支援事業従事者の確保・資質の向上に資する事業等を定めることになっている。
19.国保連の業務
国保連とは、国民健康保険団体連合会の略称で、都道府県単位に設立されている。各市町村は、介護給付費(介護報酬の審査・支払い)業務を、国保連に委託している。
その他の主な国保連の業務
1)介護給付費審査委員会の設置
この委員会のメンバーは、以下3つのそれぞれ同数で構成されている。委員の任期は2年で、会長は公益代表委員の中から選出する。
(1)介護給付等対象サービス担当者の代表委員
(2)市町村の代表委員
(3)公益代表委員
2)苦情処理業務
サービス事業者の指定基準違反に至らない程度の、利用者のサービスに関する苦情、相談を受け、必要があれば、サービス事業者に対して、指導・助言を行う。苦情の申し立ては書面が原則であるが、必要に応じて口頭での申し立ても可能。
※苦情窓口は国保連以外でも、市町村や居宅介護支援事業者にも、窓口が設けられている。
3)第三者行為求償事務
市町村が、第三者行為により保険給付を行った時に、取得する損害請求権に係る、損害賠償金の徴収・収納事務に関して、市町村から委託を受けて行う。
4)その他の業務
介護サービスの提供事業や、介護保険施設の運営、その他、介護保険事業の円滑な運営に資する事業を行う。
20.審査請求
1)不服申し立て(審査請求)できる項目
①保険給付に関する処分(被保険者証の交付の請求に関する処分及び要介護認定または要支援認定に関する処分を含む)
②保険料その他介護保険法の規定による徴収金に関する処分(ただし財政安定化基金拠出金、介護給付費・地域支援事業支援納付金及びその納付金を滞納した場合の延滞金に関する処分を除く)
2)介護保険審査会
各都道府県にひとつずつ、知事の付属機関として設置
市町村の行った処分に対する不服申し立ての審理・決済を中立性・公平性に基づいて行う(知事の指導監督は受けないが委員の任命は知事が行う)
※委員は市町村代表委員3人、被保険者代表委員3人、公益代表委員3人以上からなる合議体で構成される。
3)審査請求前置
被保険者が診査請求の対象となる処分の取り消しを裁判所に求める訴えは、その処分についての審査請求に対する採決を得た後でなければならない。
21.2011年 制度改正について
改正の概要
1)医療と介護の連携の強化等
(1)医療、介護、予防、住まい、生活支援サービスが連携した要介護者への包括的な支援 「地域包括ケア」
※地域包括ケアの5つの視点による取り組み
①医療との連携強化
②介護サービスの充実強化
③予防の推進
④見守り・配食・買い物等、多様な生活支援サービスの確保や権利擁護等
⑤高齢者になっても住み続けることのできる高齢者住まいの整備
(2)日常生活圏域ごとに地域ニーズや課題の把握を踏まえた介護保険事業計画を策定
(3)単身・重度の要介護者等に対応できるよう、24時間対応の定期巡回・随時対応サービスや複合型サービスを創設
(4)保険者の判断による予防給付と生活支援サービスの総合的な実施を可能とする
(5)介護療養病床の廃止期限(2012年3月末)の延長(新規指定は行わない)
2)介護人材の確保とサービスの質の向上
(1)介護福祉士や一定の教育を受けた介護職員等による痰の吸引の実施を可能
(2)介護福祉士の資格取得方法の見直しの(2012年4月実施予定)を延期
(3)介護事業所における労働法規の遵守を徹底、事業所指定の欠格要件および取消要件に労働基準法等違反者を追加
(4)公表前の調査実施の義務づけ廃止など介護サービス情報公表制度の見直しを実施
22.2014年 制度改正について
改正の概要
1) 地域包括ケアシステムの構築
高齢者が住み慣れた地域で生活を継続できるようにするため、介護、医療、生活支援、介護予防を充実
〇サービスの充実
地域包括ケアシステムの構築に向けた地域支援事業の充実
① 在宅医療・介護連携の推進
② 認知症施策の推進
③ 地域ケア会議の推進
④ 生活支援サービスの充実・強化
〇重点化・効率化
① 全国一律の予防給付(訪問介護・通所介護)を市町村が取り組む地域支援事業に移行し、多様化(段階的に平成29年度末までに)
② 特別養護老人ホームの新規入所者を、原則、要介護3以上に重点化
(既入所者は除く)
2) 費用負担の公平化
低所得者の保険料軽減を拡充。保険料上場をできる限り抑えるため、所得や資産のある人の利用者負担を見直す
〇低所得者の保険料軽減を拡充
給付費の5割の公費に加えて別枠で公費を投入
〇重点化・効率化
① 一定以上の所得のある利用者の自己負担を引き上げ
② 低所得の施設利用者の食費・居住費を補填する「補足給付」の要件に資産などを追加
3) 2025年を見据えた介護保険事業計画の策定
4) サービス付き高齢者向け住宅への住所地特例の適用
5) 居宅介護支援事業所の指定権限の市町村への移譲・小規模通所介護の地域密着型サービスへの移行





















